在宅医療カレッジ 佐々木理事 2023年 2月6日 Facebook記事より
【在宅での誤嚥性肺炎診療のポイント】
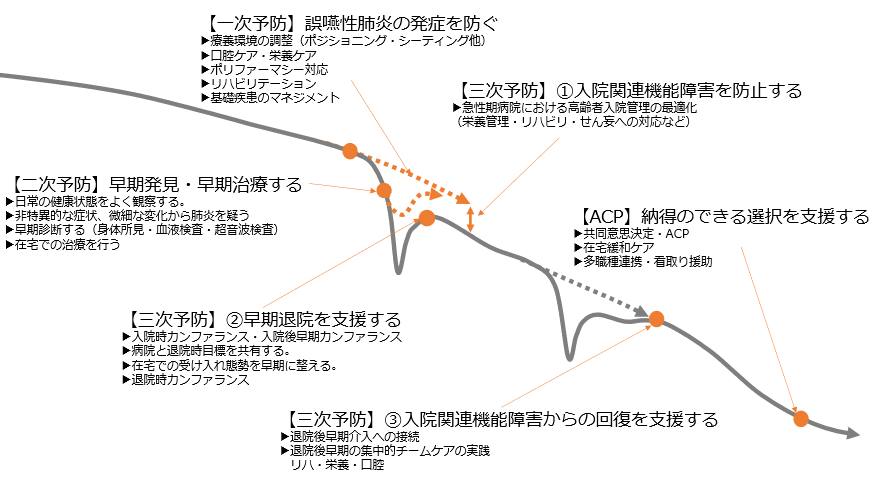
①在宅患者の多くは低栄養・サルコペニアおよび嚥下機能障害を合併した誤嚥性肺炎のハイリスク群。予防的ケアが重要。
②在宅患者が誤嚥性肺炎で入院すると、入院関連機能障害によりサルコペニア及び認知機能低下が進行、これが誤嚥性肺炎の再発リスクを高める。
③誤嚥性肺炎を治療する場合、本人の意向、肺炎の重症度、在宅のケア対応力、入院によって失われうる心身の機能を考慮した上で、在宅治療という選択肢についても検討する。
④誤嚥性肺炎は老衰のプロセスとしても理解できる。肺炎としてどこまで積極的治療を行うのか、日頃から対話を重ねておく・・・
ーーーー医療やケアの現場は「誤嚥性肺炎」にきちんと向き合えているでしょうか。高齢者の多くは、人生の最終段階で誤嚥性肺炎を繰り返し、入退院を繰り返し、身体機能や嚥下機能、栄養状態を悪化させながら、最終的には食事を制限・禁止されつつも誤嚥性肺炎で亡くなっていきます。
「とりあえず食止め」に代表される誤嚥性肺炎に対する誤った知識や不適切な治療・栄養管理が誤嚥性肺炎のリスクを高め、生命予後を悪化させているケースも少なくありません。
食事制限は本人のQOLを低下させます。しかし、好きなものを食べさせて事故が起こったらどうするのか。
専門職の多くは葛藤の中にあります。
誤嚥性肺炎の多くは唾液の不顕性誤嚥によって生じています。食物誤嚥が防げれば、誤嚥性肺炎が防げるわけではありません。また、人生の最終段階、慢性的な唾液の誤嚥が生じることも少なくありません。
どこまでが病気で、どこからが老化なのか。どこまでを治療し、どこからが生命力の限界として許容すべきなのか。
誤嚥性肺炎は、単なる病気ではありません。それは単に飲み込む力の低下だけではなく、さまざまな要因が重なり合って生じます。
老化に伴う心身の機能の低下→低栄養・サルコペニア・フレイル・認知症、薬物の栄養、食事や環境、考慮すべき要素は多岐にわたります。また、家族も含めた治療方針の決定は、在宅ケア力・多職種による支援力やアドヒアランスにも左右されます。
治療の中止・不開始に対する臨床倫理的な考え方が求められることもあります。
治療しない場合には適切な緩和ケアも必要です。
一度、誤嚥性肺炎をじっくりと考えてみませんか?摂食嚥下の二人の専門医、西山耕一郎先生と木村百合香先生、そして「嚥下障害の高齢者と夜中にラーメン」動画でSNS上でインパクトのある問題提起を行った菅原健介さんを交えて、聖域のない議論をしたいと思います。京都の摂食嚥下のプロ歯科医、和田智仁先生の司会進行、佐々木がファシリテートを担当します。
https://lib-action230213.peatix.com/2月13日、来週の月曜日の夜、オンラインイベントです。ぜひご参加ください。